Давно ли вы измеряли свое артериальное давление? С такого вопроса началось выступление сотрудника лаборатории эволюционной генетики ФИЦ «Институт цитологии и генетики СО РАН» Леонида Климова в рамках проекта «Публичные лекции в ИЦиГ». А темой доклада стало одно из наиболее распространенных заболеваний нашего времени – гипертония.
Как известно, гипертоническая болезнь – это комплексное мультифакторное заболевание, основным симптомом которого является стойкое повышение артериального давления. Кроме того, гипертония – очень распространенный недуг, встречающийся более чем у половины жителей нашей планеты.
Перед тем, как перейти к разбору этой болезни, определимся, какое давление считать повышенным. В этом плане медицина давно пришла к консенсусу: если для вас давление «140 на 90» и выше стало «нормой», то, скорее всего, у вас начала развиваться гипертония. Впрочем, в последнее время для людей старше пятидесяти лет нижнюю границу решили поднять до «150 на 100», поскольку повышение давления с возрастом стали считать естественным процессом. Также важно помнить, что здесь рассматриваются т.н. «офисные показатели», т.е. данные, полученные на приеме у врача. Дома, в привычной и комфортной обстановке, показатели артериального давления «в норме» должно быть немного ниже.
Разбирать историю болезни Леонид начал с двух традиционных вопросов – «кто виноват?» и «что делать?». Ответом на первый вопрос стали две фамилии: Рива-Роччи и Коротков.
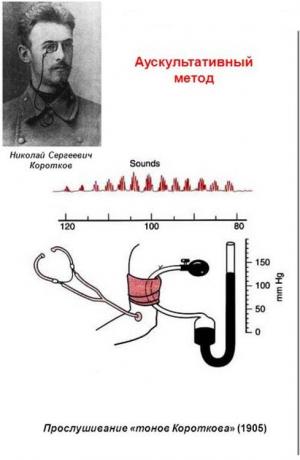
– «Виноваты» они в том смысле, что рассказали человечеству о болезни, которой люди страдали тысячелетиями, не зная причин, - пояснил докладчик. – Сципион Рива-Роччи в 1896 году представил метод измерения кровяного давления, которым пользуются и по сей день. А десять лет спустя русский хирург Николай Сергеевич Коротков сделал свой знаменитый доклад о звуковом методе определения систолического и диастолического давления с использованием рукава Рива-Роччи. По сути, он прописал четкий протокол, который по сей день лежит в основе действующих стандартов оказания медицинской помощи.
 Примерно в те же годы родился термин «эссенциальная гипертония» (или «естественная»). Он подразумевает, что эта патология возникает в результате действия некоего внутреннего феномена, присущего человеку еще до возникновения симптомов. Это позволяет ряду экспертов считать гипертонию одним из «естественных» состояний организма человека в преклонном возрасте. Конечно, на сегодня известно много т.н. «факторов риска» гипертонической болезни, но их нельзя рассматривать в качестве первоначальных причин.
Примерно в те же годы родился термин «эссенциальная гипертония» (или «естественная»). Он подразумевает, что эта патология возникает в результате действия некоего внутреннего феномена, присущего человеку еще до возникновения симптомов. Это позволяет ряду экспертов считать гипертонию одним из «естественных» состояний организма человека в преклонном возрасте. Конечно, на сегодня известно много т.н. «факторов риска» гипертонической болезни, но их нельзя рассматривать в качестве первоначальных причин.
Впрочем, есть и второе (помимо «естественного») возможное объяснение развития гипертонической болезни: даже ели каждый из факторов риска не может сам по себе служить первопричиной, то их взаимодействие вполне может стать таковой (отсюда второй термин, относящийся к гипертонии, «мультифакторное заболевание»).
– Если использовать простые аналогии, то можно представить работу сердечно-сосудистой системы следующим образом, - рассказал Леонид Климов. – Есть «насос» – сердце, есть замкнутый резервуар – кровеносная система и носитель, который циркулирует внутри системы. И несоответствие параметров элементов этой системы (например, нештатная работа «насоса» с избыточной мощностью или повышенное сопротивление «шлангов» – сосудов) и проявляется в повышенном артериальном давлении. А пути, приведшие систему в такое состояние, могут быть самые разные.
Тем более, артериальное давление в организме регулирует сразу несколько систем. В их числе – симпатический и парасимпатический отделы нервной системы (частота сердечных сокращений), почечный контроль, осуществляющий регуляцию водно-электролитного баланса организма. Также задействованы эндокринная система и локальные регуляторы тонуса сосудистой системы (оксид азота, эндотелин и др.).
В этом, к слову, и заключается одна из главных проблем лечения гипертонии: диагностируется-то конечный симптом уже развившегося заболевания, а лечение должно воздействовать на первичные факторы, которые могут заметно различаться.
Откуда же вообще берутся эти факторы, что в нашем образе жизни так воздействует на сердечно-сосудистую систему? Чтобы разобраться в этом вопросе, Леонид предложил совершить небольшой экскурс по эволюции человека разумного.
На завершающую стадию – историю современного homo sapiens – приходится лишь ничтожная (менее полпроцента) доля этого процесса, а большая часть нашего генома сформировалась на более ранних этапах. Этапах, когда предки человека вели совсем иной образ жизни. Они жили в теплом климате Африки, проводили свою жизнь вне помещений (получая продолжительные «солнечные ванны») и питались преимущественно растительной несоленой пищей. Сейчас, как мы видим, все иначе.
Соответственно и системы нашего организма работают по-разному. Так, более теплый и влажный климат сформировал у наших предков более активное и обильное потоотделение. Соответственно, из организма выходило большое количество воды и соли. Ночью картина была обратная. И поэтому организм работал в условиях сильных колебаний объема циркулирующей по его сосудам жидкости. Второй момент – доступ к соли. Для того, чтобы поддерживать водно-солевой баланс, организмы наших предков сформировали серьезные механизмы фиксации соли.
Но, как известно, «что русскому хорошо, то немцу смерть». Сейчас мы не подвержены таким колебаниям температуры (соответственно, и уровня насыщения организма жидкостью), зато к соли мы имеем неограниченный доступ и регулярно потребляем ее вместе с пищей. Образ жизни изменился, а вот организмы меняются куда как медленнее. Подтверждает это косвенно и тот факт, что у афроамериканцев уровень заболеваемости гипертонией выше, чем у европейцев: последние оказались в новых условиях намного раньше, и наши организмы имели больше времени для адаптации. Потомкам американских рабов это еще предстоит.
Еще один «кузнец» гипертонии – фактор стресса. Наши предки были знакомы с этим явлением, но их стрессы были короткие и острые. А стрессы современного человека часто имеют пролонгированное действие. Это меняет работу энергетической системы организма, что, в свою очередь, влечет повышение артериального давления.
Возникает вопрос – а если вернуться к образу жизни homo habilis, не спасет ли это от гипертонии? Ответ нашли, изучая жизнь яномами (аборигены в бассейне Амазонки). Это племя до последнего времени вело образ жизни, характерный нашим предкам. И случаев гипертонии у его членов не наблюдалось: даже у стариков давление держалось на уровне «120 на 80».
Но согласитесь, рецепт нельзя назвать универсальным – расплодившееся и избалованное цивилизацией человечество не сможет жить «по образу предков» без тотального сокращения численности, близкого к геноциду. Выход один – совершенствовать методы лечения этого заболевания.
– Ранее мы говорили о системах организма, которые влияют на давление, – напомнил Леонид Климов. – Они же и могут рассматриваться как цели для терапии при заболевании гипертонией.
Человечество давно знакомо с этой болезнью, продолжил он, вышла масса научных работ, в том числе, посвященных генам-кандидатам, которые могут отвечать за ее формирование. Возникает вопрос, какие задачи на этом направлении решает наука сегодня.
Но на деле оказывается, что о генах, которые могут служить мишенями для фармакологического воздействия, известно еще недостаточно. Подтвердила это, в частности, прошлогодняя статья в Nature Genetic, речь в ней шла об очередном полногеномном исследовании природы артериального давления. В результате, были обнаружены более ста новых локусов (участков ДНК), которые так или иначе задействованы в этом процессе. Равно как и подтвержден ряд генов-мишеней, о которых было известно ранее. Но что самое интересное, даже если просуммировать воздействие всех выявленных локусов, то уровень заболеваемостью гипертонией должен быть на порядок ниже.
Причина в том, что гипертония – заболевание мультифакторное, и взаимодействие этих локусов с другими генами (отвечающими за другие процессы жизнедеятельности) может в разы усиливать действие факторов, влекущих заболевание гипертонией. В результате, генетическая компонента играет такую же роль, как воздействие окружающей среды.
 И теперь мы подходим ко второму главному вопросу – что делать? И здесь все неоднозначно. С одной стороны, за последние десятилетия медицина резко увеличила свои познания об этой болезни. Но до сих пор мы не можем сказать, что медицине удается без проблем справляться с этой болезнью.
И теперь мы подходим ко второму главному вопросу – что делать? И здесь все неоднозначно. С одной стороны, за последние десятилетия медицина резко увеличила свои познания об этой болезни. Но до сих пор мы не можем сказать, что медицине удается без проблем справляться с этой болезнью.
В 1940-е же годы сформировалась и первая стратегия лечения гипертонии, получившая название «спасти жизнь», когда лечение было направлено в основном на устранение последствий. В ее основе лежали строгая диета (рис, фрукты, овощи), которую сами разработчики признавали «невыносимой в случае длительного применения», и некоторые лекарственные препараты, например, пентакин (созданный как противомалярийное средство). Лечили в то время только острую гипертонию (когда верхняя граница давления переваливала отметку «200»). И несмотря на все старания, медицина отводила таким пациентам около двух лет жизни.
Первые успехи появились в следующее десятилетие, когда научились фармакологически ингибировать симпатическую нервную систему (хотя первые препараты имели массу неприятных побочных эффектов). А также был создан первый диуретик – хлоротиазид – лекарство, которое способствует выведению лишней жидкости из организма. Тогда же медицина научилась заметно продлевать (и облегчать) жизнь гипертоникам.
В последующие десятилетия терапия гипертонии заметно шагнула вперед. В 1963 году появились бета-блокаторы, которые позволяли контролировать сердечный ритм, а в 1973 – первые ингибиторы РАС (наиболее распространенный сегодня класс антигипертонических препаратов). Создавались и другие группы лекарств: новые диуретики, блокаторы кальциевых каналов, комбинированные препараты.
– Такое многообразие тактик лечения объясняется тем, что у разных пациентов разный генетический фон, причины возникновения болезни, - пояснил Леонид Климов. – Поэтому врач должен каждый раз заново подбирать для пациента оптимальный вариант из имеющихся в его распоряжении.
Такая ситуация сохраняется и по сей день. Хотя это не означает, что медицинская наука отошла в сторону. В числе задач, которые еще предстоит решить, – более точная диагностика (в том числе, на генетическом уровне) отдельных случаев гипертонии, что позволит выбирать действительно оптимальную индивидуальную стратегию лечения. Это, в свою очередь, означает дальнейшую работу по созданию комбинированных препаратов (идеал персонализированной медицины – индивидуальный состав препарата для каждого пациента, учитывающий существенные особенности его организма и течения болезни). Ну и конечно, не стоит забывать про здоровый образ жизни. Слияния с природой «уровня яномани» нам вряд ли удастся достичь, но уменьшить влияние факторов риска (прежде всего, меньше соли и больше растительной пищи в рационе) на свое здоровье по силам каждому.
Наталья Тимакова
- Войдите или зарегистрируйтесь, чтобы отправлять комментарии

