Мы уже не раз поднимали тему грядущего кризиса антибиотиков, сегодня предлагаем вашему вниманию небольшой обзор проблем, с которыми медицина столкнется в обозримом будущем.
Устойчивость к антибиотикам – не просто бомба замедленного действия, оставленная будущим поколениям. В апреле этого года Всемирная организация здравоохранения (ВОЗ) опубликовала отрезвляющий отчет, в котором заключила: эта бомба взрывается прямо сейчас, и жертвы взрыва уже исчисляются миллионами. Но устойчивость болезней к лечению затрагивает не только бактериальные инфекции. В той или иной форме медицина сталкивается с устойчивостью по всем фронтам – и поводов для оптимизма в большинстве случаев пугающе мало.
Взвешивая свои привычки против здоровья будущих поколений, многие махнут рукой: да, проблема существует, но лично меня она едва ли коснется. Большинство из нас готово предпринимать активные меры лишь для защиты собственного здоровья и выживания. А будущее благо – слишком абстрактное понятие, чтобы относиться к нему так же серьезно, как к реальному градуснику под мышкой.
Кто-то увидит в такой апатии голос разума. Страх перед устойчивостью к антибиотикам может показаться беспокойством средневековых врачей, опасающихся, что в будущем у них закончатся птичьи маски для защиты от чумы. Оптимисты верят в прогресс – и совершенно не хотят жертвовать его благами ради их сохранения в будущем: перестанут работать антибиотики – мы придумаем новые.
Такая логика имеет право на существование, пока обсуждаются реалии отдаленные и абстрактные. Действительно, никто не знает, что произойдет через триста или даже пятьдесят лет: возможно, мы научимся убивать бактерии силой мысли, а может, вообще улетим на другую планету, где вместо бактерий в воздухе будут витать ароматы роз.
Но с первой же жертвой устойчивости к антибиотикам бездействие теряет почву под ногами. Сегодня этих жертв – миллионы.
Новый отчет ВОЗ, в котором собраны данные со всех континентов, выявил, что во всех странах мира устойчивость распространенных бактерий к антибиотикам наблюдается более чем в половине случаев.
Например, каждый пятый больной туберкулезом не реагирует на имеющиеся лекарства. Устойчивость туберкулезной микобактерии распространяется и в окружающую среду: 3,6% новых случаев заражения с самого начала не лечатся антибиотиками.
 Малярия, которая ежегодно уносит жизни до полумиллиона людей, тоже «привыкает» к нашим средствам борьбы: очаги устойчивости к артемизимину, одному из главных противомалярийных препаратов, уже выявлены в Камбодже, Мьянме, Таиланде и Вьетнаме.
Малярия, которая ежегодно уносит жизни до полумиллиона людей, тоже «привыкает» к нашим средствам борьбы: очаги устойчивости к артемизимину, одному из главных противомалярийных препаратов, уже выявлены в Камбодже, Мьянме, Таиланде и Вьетнаме.
По иронии судьбы, на фоне доклада ВОЗ в США бушевала вспышка сальмонеллы Гейдельберга – опасного пищевого паразита, в своей нынешней форме устойчивого к антибиотикам. Список можно продолжать.
Конец антибиотиков?
Подход к большинству бактериальных инфекций обычно многостадийный: вначале используются самые распространенные, базовые антибиотики, затем, если этого оказывается недостаточно, в дело вступает «тяжелая артиллерия» – более мощные антибактериальные препараты, и так далее.
Сегодня перестают срабатывать даже «антибиотики последней надежды». В отчете ВОЗ указано, что во всем мире количество бытовых и больничных инфекций, устойчивых к цефалоспоринам – той самой «тяжелой артиллерии» – уже пересекает отметку 50%. После цефалоспоринов во многих случаях остается только один известный нам класс антибиотиков: карбапенемы. Их потребление в мире на сегодняшний день растет, но ожидать, что они будут спасать жизни и впредь, не приходится.
Все очень просто. Для борьбы со многими бактериями ничего сильнее карбапенемов у нас нет даже в разработке. Бактерии, устойчивые к ним, уже существуют: в некоторых странах больше половины зараженных пневмонийной бактерией K. pneumonia не реагируют на карбапенемы. Если устойчивость к этим веществам приобретет мировые масштабы – нас запросто может ждать глобальная инфекционная катастрофа. В бедных странах пневмония и без того – единоличный лидер по общему количеству смертей.
Оптимизм относительно несокрушимой силы научного прогресса тоже не вполне обоснован.
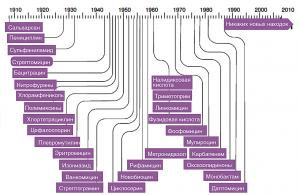
Большинство применяющихся сегодня антибиотиков были открыты в 1950‑х годах. Карбапенемы, во многих случаях антибиотики «последней надежды», были открыты в 1970-х. С 1987-го года не было открыто ни одного нового класса этих веществ.
Наши лекарства, словом, просто перестали лечить большинство инфекций. ВОЗ не скупится на громкие и даже пафосные формулировки. Перспективы ближайшего будущего в отчете были названы как «Post-antibiotic era» – «эра после антибиотиков». «Это далеко не апокалиптическая фантазия, – говорится в отчете. – Эра, в которую распространенные инфекции и мелкие ранения могут убить – вполне реальная возможность в XXI веке».
Золотой век медицины
В течение более чем шестидесяти лет человечество считало, что покорило бактериальный мир. В сентябре 1928 года бактериолог Александр Флеминг уехал из Лондона на дачу и оставил на столе огромную башню из чашек Петри с колониями бактерии – стафилококка. За время, пока Флеминг был в отпуске, с этими чашками должен был разобраться его коллега, который, впрочем, к ним не притронулся.
 К раздражению Флеминга, по возвращении с дачи он обнаружил свои чашки Петри там же, где их оставил. Многие из них поросли плесенью и были явно непригодны для использования. Цедя проклятия, Флеминг принялся расчищать рабочее место, сваливая чашки в ведро с дезинфицирующим средством. Эта история была бы вскоре забыта, если бы в ту минуту Флемингу не подвернулась бывшая ассистентка, недавно покинувшая лабораторию. Кипя от негодования, тот принялся жаловаться ей на свою жизнь и на то, как тяжело стало работать без ассистента. В качестве иллюстрации Флеминг схватил одну из выброшенных в ведро чашек, поросших плесенью. Если бы чашек не было так много, к тому моменту они бы лежали на дне, отбросив развитие медицины по крайней мере на несколько лет. Но огромная куча просто не умещалась в ведро – поэтому чашка, поднятая Флемингом, осталась недезинфицированной.
К раздражению Флеминга, по возвращении с дачи он обнаружил свои чашки Петри там же, где их оставил. Многие из них поросли плесенью и были явно непригодны для использования. Цедя проклятия, Флеминг принялся расчищать рабочее место, сваливая чашки в ведро с дезинфицирующим средством. Эта история была бы вскоре забыта, если бы в ту минуту Флемингу не подвернулась бывшая ассистентка, недавно покинувшая лабораторию. Кипя от негодования, тот принялся жаловаться ей на свою жизнь и на то, как тяжело стало работать без ассистента. В качестве иллюстрации Флеминг схватил одну из выброшенных в ведро чашек, поросших плесенью. Если бы чашек не было так много, к тому моменту они бы лежали на дне, отбросив развитие медицины по крайней мере на несколько лет. Но огромная куча просто не умещалась в ведро – поэтому чашка, поднятая Флемингом, осталась недезинфицированной.
Присмотревшись к ней, Флеминг обратил внимание, что плесень не просто вклинилась в колонию стафилококка, как наблюдалось на некоторых других чашках. Плесень, которую знакомый Флемингу миколог определил как Penicillus, остановила рост бактерий, соседствующих с ней на поверхности чашки Петри. Более того, бактериальные колонии стали полупрозрачными – свидетельство разрушения клеток. Заинтересовавшись феноменом, Флеминг стал работать с грибком и показал, что тот действительно убивает большинство бактерий, которые исследовала его лаборатория – при этом никакой токсичности для мышей не наблюдалось. В дальнейшем из плесени было выделено вещество, отвечающее за ее антибактериальные свойства, – пенициллин.
Как и Христофор Колумб, никогда не осознававший последствий своих открытий, Флеминг не довел свою находку до практической развязки – медицинского триумфа пенициллина.
Это было сделано в 1940-м году учеными из Оксфордского университета – австралийцем Говардом Флори (Howard Florey) и немцем Эрнстом Чейном (Ernst Chain), которые разработали метод масштабного производства пенициллина и доказали его безопасность.
Всего за 10 лет пенициллином стали лечить все подряд, от ранений до гонореи. Казалось, что применениям чудо-лекарства нет предела – научная мысль наконец-то восторжествовала над природой. Самое же главное достижение пенициллина состояло в том, что его разработка дала мощный толчок поиску и созданию новых антибиотиков: внезапно человечество осознало, что с бактериями можно и нужно бороться биохимическими методами.
Комплекс победителя
Однако уже в своей Нобелевской лекции в 1945 году Александр Флеминг (премию он разделил с Флори и Чейном) предостерег человечество от серьезной проблемы, потенциально связанной с использованием антибиотиков. «Пенициллин, – сообщил он собравшимся в Стокгольме, – совершенно не ядовит, поэтому волноваться о передозировке нет никаких оснований. Напротив, опасность может крыться в недостаточной дозировке. В лаборатории очень просто получить микробов, устойчивых к пенициллину, если обрабатывать их концентрациями, недостаточными для убийства. Иногда такое происходит и в теле человека...
Не исключено, что в будущем кто угодно сможет купить пенициллин в аптеке. В этом заключена опасность: доза, неправильно рассчитанная обывателем, может оказаться нелетальной для микроба и сделать его устойчивым».
О проблеме устойчивости, таким образом, ученые знали еще на заре «века антибиотиков». Все, что нас не убивает, делает нас сильнее – этот базовый эволюционный принцип особенно хорошо известен микробиологам, чьи объекты эволюционируют буквально на глазах, в миллионы раз быстрее, чем крупные многоклеточные организмы.
Но Флеминг недооценил масштабы проблемы, ожидающей человечество через 60-70 лет. В 1945 году его советом было использовать антибиотики как можно больше. В какой-то степени это применимо и сейчас: самое опасное, что может сделать пациент, принимающий антибиотики против инфекции, – это недолечиться, не добить самых последних оставшихся в организме бактерий, ведь к концу курса лечения из всей популяции микробов остаются самые «сильные». Поэтому если вам прописали антибиотик, ни в коем случае не стоит останавливаться на полпути.
 Но сегодня проблема приобрела совсем другие очертания. Как выяснилось, ожидать, что в каждом случае приема антибиотиков инфекции полностью искореняются, нельзя. Как бы мы ни старались, использование антибиотиков приводит и будет приводить к формированию устойчивых микробов – так уж устроен естественный отбор.
Но сегодня проблема приобрела совсем другие очертания. Как выяснилось, ожидать, что в каждом случае приема антибиотиков инфекции полностью искореняются, нельзя. Как бы мы ни старались, использование антибиотиков приводит и будет приводить к формированию устойчивых микробов – так уж устроен естественный отбор.
Поэтому сегодня главная проблема – не столько «недолечивание», сколько «перелечивание». По данным ВОЗ, в развивающихся странах всего 30% пациентов лечат в соответствии с имеющимися нормами. Половине больных обычной простудой прописывают антибиотики, которые в этом случае бессмысленны – простуда вызывается вирусом (при этом треть случаев пневмонии, которую антибиотиками лечить нужно, ими не лечится). Даже в развитых странах Европы врачи используют в три раза больше антибиотиков, чем требуется. Чрезмерное использование антибиотиков не ограничено медициной: крупнейшие мировые производители мяса и молока используют лошадиные дозы антибиотиков для профилактики инфекций среди скота. Например, в США и в Китае – крупнейших мировых потребителях антибиотиков – на сельское хозяйство их уходит порядка половины.
Война против природы
В основе устойчивости к антибиотикам лежит куда более общая проблема – устойчивость болезней к лечению вообще. Она характерна не только для бактерий. Напротив, устойчивость – результат основополагающих законов природы и одновременно ночной кошмар всей современной медицины.
Формирование устойчивости – это эволюция в действии. Вводя пациенту антибиотик, противовирусный или противораковый препарат, врач создает условия для естественного отбора – во всех смыслах этого слова. И вирусы, и бактерии, и раковые клетки гораздо изменчивее, чем мы с вами – эволюция измеряется не временем, а числом поколений, которые у микроорганизма или «одичавшей» раковой клетки могут исчисляться часами или даже минутами.
Из-за этого борьба с ними неминуемо приводит к отбору более сильных, более устойчивых, более агрессивных клеток. Опять-таки благодаря скорости своего размножения такие клетки могут быстро вытеснить собой все остальные. С бактериями ситуация еще сложнее: они умеют передавать гены устойчивости (например, информацию о том, как разрушить антибиотик) не только «вертикально» из поколения в поколения, но и «горизонтально» – друг другу.
Почему до сих пор не удалось создать вакцину от ВИЧ, которую в 1984 году ученые обещали произвести в течение двух лет? Вакцинация «обучает» организм распознавать вирусные молекулы «в лицо». Но вирус – крайне изменчивый паразит. Даже если иммунитет уничтожит 99% опознанных частиц, всегда найдутся такие вирусы, которые видоизменятся до неузнаваемости – и, соответственно, станут устойчивыми к вакцинации.
Несмотря на отсутствие вакцины от ВИЧ – и многих других тяжелых вирусных заболеваний – сегодня этот вирус не выглядит таким страшным, каким он казался в 1980-х. Успехи антиретровирусной терапии превратили ВИЧ в затяжную, неприятную, неизлечимую, дорогостоящую – но не смертельную инфекцию. Но противовирусные лекарства, как и антибиотики или вакцины, тоже подвержены развитию устойчивости.
В том же отчете ВОЗ содержатся неутешительные данные: 10–17% пациентов сегодня не реагируют на стандартные методы лечения. Самое неприятное заключается в том, что такая устойчивость заразна, как и сам вирус – а значит, в обозримом будущем нас может ждать новая волна успокоившейся было эпидемии СПИДа.
Почему столько денег вкладывается в разработку новых препаратов против рака? Потому что химиотерапией почти никогда не удается уничтожить все до последней раковой клетки. Как и в случае с микробами, эти клетки живут своей жизнью и быстро эволюционируют. Достаточно небольшой мутации, видоизменяющей «мишень» того или иного препарата, – и десятки лет исследований оказываются бессильны перед болезнью.
В начале XX века медицина совершила мощнейший рывок, впервые объединившись с наукой в единое целое. Задумавшись о клетках, молекулах и атомах, она сумела произвести на свет химический арсенал на все случаи жизни. Сегодня, в веке XXI, медицинская наука занята в основном полировкой и улучшением этого арсенала: точатся сабли, пристреливаются ружья. Но чего до сих пор не осознал человек – это что за последние годы мы перестали бороться с бактериями, вирусами или раковыми опухолями. Теперь наш оппонент – это сама живая природа и главный ее закон: эволюция путем естественного отбора. В нашей гонке биохимических вооружений мы пока имеем фору. Но чем дальше, тем больше мы убеждаемся, что тягаться с природой – очень сложная задача. И чем дальше, тем больше наша «холодная война» рискует превратиться в Третью мировую: человека против его болезней.
- Войдите или зарегистрируйтесь, чтобы отправлять комментарии